Traitement
Il est important de décider d’abord si l’infection peut être traitée dans l’institution ou si un transfert en soins aigus paraît nécessaire (état septique, absence de disponibilité des traitements nécessaires, et la décision de transfert doit tenir compte des souhaits exprimés par le résident, le cas échéant sous forme de directives anticipées)
Au vu de l’augmentation de l’antibiorésistance due à l’utilisation large des quinolones et de leurs effets secondaires (toxicité neurologique, altérations cardiaques), leur utilisation doit être réservée à la pyélonéphrite et la prostatite.
Chez les patients porteurs de sonde urinaire, l’IU sur sonde est la plus fréquente des infections liées aux soins. La meilleure façon de les prévenir est de limiter leur utilisation et leur durée au minimum possible. Si la culture d’urine est indiquée et si la sonde est présente depuis 2 semaines ou plus, elle doit être remplacée et la culture doit être prélevée depuis la nouvelle sonde. Ceci permet la culture sans
contamination par le biofilm et le remplacement de sonde permet d’améliorer « l’outcome » clinique.
Traitement antibiotique empirique (à adapter au plus vite en fonction des résultats de la culture et de l’épidémiologie locale) :
Selon une surveillance effectuée dans les EMS vaudois, la population bactérienne lors d’une suspicion d’infection urinaire dans les EMS du canton est constituée à 84% par les entérobactéries avec l’Escherichia coli en majorité (75%). La proportion des entérobactéries productrices de béta-lactamases est de 9% comme dans la population générale.
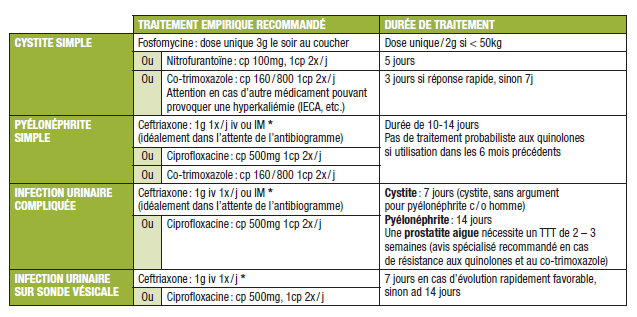
Les antécédents d’infection urinaire, l’exposition récente aux antibiotiques et les résultats de prélèvements microbiologiques précédents doivent rentrer en ligne de compte pour le choix empirique de l’antibiotique. Les principales options sont représentées dans le tableau de traitement de l’infection urinaire.
Dans la mesure du possible, différer l’antibiothérapie si l’état clinique du résident le permet et donner un traitement ciblé en fonction de l’antibiogramme.
Ne pas hésiter à solliciter un avis spécialisé d’infectiologie en cas de germe multirésistant notamment.
Remarques : adapter au plus vite le traitement en fonction des résultats de la culture. Le fait de mettre un ordre d’arrêt du traitement antibiotique si la culture revient négative permet de diminuer la prescription inappropriée.
| TRAITEMENT EMPIRIQUE RECOMMANDÉ | DURÉE DE TRAITEMENT | ||
|---|---|---|---|
| CYSTITE SIMPLE | Fosfomycine : dose unique 3g le soir au coucher | Dose unique / 2g si < 50kg | |
|
Ou
|
Nitrofurantoïne : cp 100mg, 1cp 2x / j | 5 jours | |
| Ou | Co-trimoxazole : cp 160 / 800 1cp 2x / j Attention en cas d’autre médicament pouvant provoquer une hyperkaliémie (IECA, etc.) |
3 jours si réponse rapide, sinon 7j | |
| PYÉLONÉPHRITE SIMPLE | Ceftriaxone : 1g 1x / j iv ou IM * (idéalement dans l’attente de l’antibiogramme) |
Durée de 10-14 jours Pas de traitement probabiliste aux quinolones si utilisation dans les 6 mois précédents |
|
| Ou | Ciprofloxacine : cp 500mg 1cp 2x / j | ||
| Ou | Co-trimoxazole : cp 160 / 800 1cp 2x / j | ||
| INFECTION URINAIRE COMPLIQUÉE | Ceftriaxone : 1g iv 1x / j ou IM * (idéalement dans l’attente de l’antibiogramme) |
Cystite : 7 jours (cystite, sans argument pour pyélonéphrite c / o homme) Pyélonéphrite : 14 jours Une prostatite aigue nécessite un TTT de 2 – 3 semaines (avis spécialisé recommandé en cas de résistance aux quinolones et au co-trimoxazole) |
|
| Ou | Ciprofloxacine : cp 500mg 1cp 2x / j | ||
| INFECTION URINAIRE SUR SONDE VÉSICALE | Ceftriaxone : 1g iv 1x / j * | 7 jours en cas d’évolution rapidement favorable, sinon ad 14 jours | |
| Ou | Ciprofloxacine : cp 500mg, 1cp 2x / j | ||
| * Possibilité d’administrer la ceftriaxone en sous cutané : diluer Ceftriaxone® 1gr dans 50ml Glucose 5% et administrer en s / c en 15 minutes ou si douleurs : diluer Ceftriaxone® 1gr avec 3,5ml Rapidocaïne® 1% et injecter en s / c lent direct. NB : adapter des doses en fonction de la clearance à la créatinine (CF tableau pages 90-91). | |||
Voir aussi
Infection urinaire compliquée à ESBL
Infection urinaire sur sonde vésicale à ESBL
Dernière mise à jour le 04 Octobre 2018